(Tinea del piede; piede dell'atleta)
La tinea pedis è abbastanza comune. Le infezioni da Trichophyton mentagrophytes iniziano generalmente a livello del III e IV spazio interdigitale e poi si estendono alla superficie plantare dei piedi. Gli spazi interdigitali dei piedi appaiono spesso macerati, con bordi squamosi, a volte vescicolari. Le forme eritematose acute, con molte vescicole e bolle, sono comuni durante la stagione calda. Un'infezione alle unghie, può provocare distrofie e distorsioni. Il T. rubrum produce desquamazione e lichenificazione plantare, con una distribuzione a "mocassino". L'intensità del prurito, del dolore, dell'infiammazione e dell'eruzione vescicolare può essere lieve o grave. La Tinea pedis può complicarsi con infezione batterica secondaria, cellulite o linfangite. Spesso può essere confusa con una semplice macerazione (da iperidrosi o da calzature che macerano i piedi), dermatite da contatto (per ipersensibilità verso i componenti delle scarpe, in modo più spiccato verso i collanti), eczema o psoriasi.
L'itraconazolo e la terbinafina sono gli antimicotici più efficaci nella tinea pedis già comprovata, ma potrebbero avere anche un lieve effetto immediato nel trattamento di un'infezione infiammatoria acuta, a causa della reazione immune cellulo-mediata. Entrambi i farmaci possono essere usati nel trattamento di infezioni croniche e nella prevenzione di acute esacerbazioni. Le infezioni interdigitali possono essere successivamente trattate con agenti topici. Il trattamento sistemico per unghie compromesse (onicomicosi) può richiedere una terapia di molti mesi, con difficile risoluzione se sono coinvolte le unghie dei piedi. A causa delle caratteristiche cheratolitiche di questi nuovi farmaci, l'itraconazolo (200 mg/die per 1 mese) o la "pulse therapy" con 200 mg bid 1 sett./mese per 1-2 mesi, spesso risolvono una tinea pedis non complicata. Le recidive possono essere ridotte dall'uso concomitante di antimicotici topici.
Una buona igiene dei piedi è decisamente indispensabile. Gli spazi interdigitali devono essere ben asciugati dopo il bagno, tamponando delicatamente la cute macerata, mentre successivamente è consigliabile applicare una polvere antimicotica assorbente (p. es., miconazolo). Si suggerisce l'utilizzo di calzature che lascino facilmente traspirare la cute, soprattutto durante le stagioni calde; molti pazienti trovano un notevole beneficio nel camminare a piedi nudi. Nell'eruzione vescicolare, le bolle possono essere drenate ai margini, senza che il tetto cheratinico venga rimosso. Gli agenti assorbenti includono la semplice acqua di rubinetto o la soluzione diluita di Burow (medicazioni in occlusiva due volte al giorno).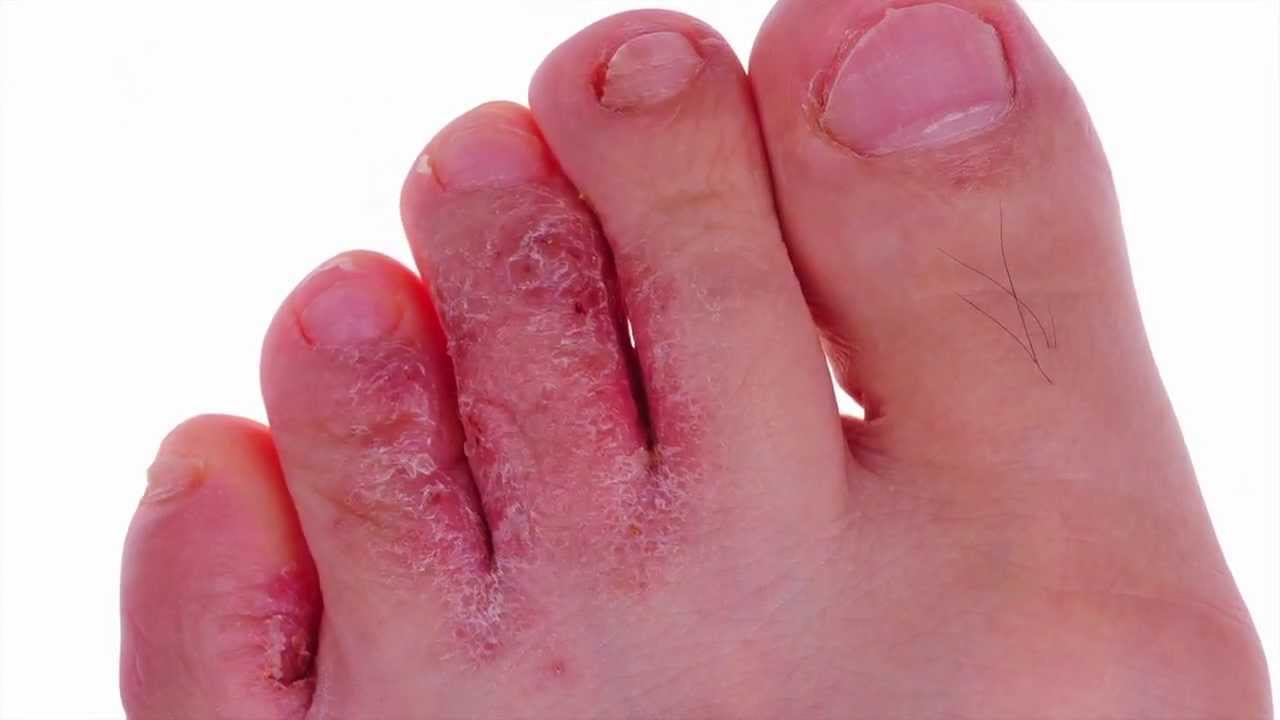

La terapia topica è insufficiente per la risoluzione del quadro clinico, comunque è possibile ottenerne un controllo con un trattamento prolungato. Le recidive sono frequenti se la terapia viene effettuata in maniera discontinua










0 commenti:
Posta un commento